Dickdarmkrebs
(Kolonkarzinom,
Rektumkarzinom, kolorektales Karzinom)
Zusammenfassung:
Der
Dickdarmkrebs gehört zu den häufigsten bösartigen Tumoren; er entwickelt sich
von Zellen der Dickdarmschleimhaut. Es gibt keine klassischen Frühsymptome;
eine regelmäßige Vorsorgeuntersuchung ist daher die wichtigste Maßnahme zur
Vorbeugung. Ist ein Dickdarmkrebs entdeckt und operiert worden, wird häufig
eine Sicherheitschemotherapie durchgeführt. Im Fall von Enddarm-/Mastdarmkrebs
wird als Sicherheitsmaßnahme zur Vorbeugung von Rückfällen in bestimmten Fällen
eine kombinierte Chemo- und Strahlentherapie empfohlen. Diese kombinierte
Therapie wird bei einzelnen Patienten auch vor einer Operation dann durchgeführt,
wenn der Chirurg den Tumor nicht so operieren kann, dass die Schließmuskelfunktion
erhalten bleibt. Falls Tochtergeschwülste (Metastasen) festgestellt werden,
kann eine Medikamententherapie durchgeführt werden, die in einzelnen Fällen
erlaubt, nach Verkleinerung der Tochtergeschwülste eine Operation durchzuführen;
sollte dies nicht erreicht werden können, führt die meist gut verträgliche
Chemotherapie gleichwohl zu einer deutlichen Verbesserung der Lebenserwartung
und meist auch zu einer Verbesserung der Lebensqualität.
Begriffsbestimmung:
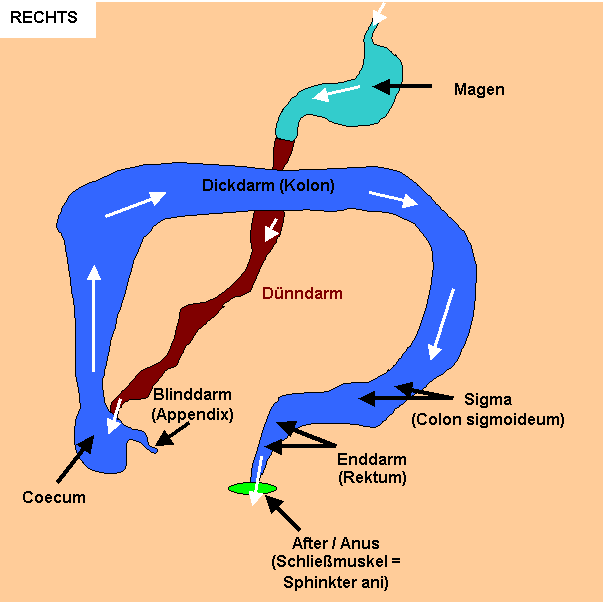
Der Dickdarmkrebs geht
von der Schleimhaut des Dickdarms aus (= Adenokarzinom) und kann in allen
Dickdarmabschnitten auftreten. Der Dickdarm umfasst das rechtsseitig im Unterbauch
gelegene sogenannte Coecum, in das der Dünndarm mündet und an dem der Wurmfortsatz
(Appendix, „Blinddarm“) liegt, ferner den rechtsseitigen, aufsteigenden Dickdarmabschnitt
(Colon ascendens), das oben liegende Querkolon (Colon transversum), den linksseitigen,
absteigenden Dickdarmabschnitt (Colon descendens), das Sigma (den „S“-förmigen
Dickdarmabschnitt; Colon sigmoideum) sowie den vor dem Schließmuskel liegenden
unteren Dickdarmabschnitt, den Mastdarm (Rektum).
Häufigkeit:
Dickdarmkarzinome
treten in Deutschland jährlich bei etwa 70 von 100.000 Einwohnern auf. In
einer Großstadt wie Düsseldorf entspricht dies etwa 350-400 Menschen pro Jahr,
bei denen ein Dickdarmkrebs entdeckt wird.
Meist treten Dickdarmkarzinome im Alter von mehr als 50 Jahren,
seltener auch bei jüngeren Menschen, auf. Etwa die Hälfte der betroffenen
Patienten ist älter als 70 Jahre. Ca. 30% der Dickdarmkarzinome betreffen
den Enddarm/Mastdarm (das Rektum); die übrigen zwei Drittel finden sich in
den höher gelegenen Dickdarmanschnitten.
Ursachen:
Dickdarmkrebs
tritt meist ohne erkennbare Ursachen und ohne familiäre Häufung auf.
Relativ seltene bekannte Ursachen sind bestimmte entzündliche Darmerkrankungen.
Daneben gibt es zahlreiche Vermutungen über mögliche Zusammenhänge mit der
Ernährungsweise.
Bei jedem 6. bis 7. Patienten (15%) werden allerdings
erbliche Ursachen vermutet. Bekannte vererbte (=hereditäre) Ursachen sind die
familiäre adenomatöse Polyposis (FAP) und andere, noch seltenere
Erbkrankheiten. Häufiger sind Dickdarmkarzinome als Folge von Veränderungen an
Enzymen, die an der Reparatur von Schäden der Erbsubstanz (DNS, DNA) beteiligt
sind. Diese Dickdarmkrebsformen werden unter dem Begriff der „hereditären Nicht-Polyposis
colorectalen Carcinome“ (HNPCC)
zusammengefasst. HNPCC-Dickdarmkrebs wird bei etwa 1-6% aller Patienten mit
Dickdarmkrebs vermutet. Nach ihrem Erstbeschreiber, dem Amerikaner Lynch,
werden diese Dickdarmkrebsformen auch als „Lynch“-Syndrom bezeichnet. Häufig
treten diese Dickdarmkrebs-Formen bei Menschen unterhalb des 50.Lebensjahr auf;
andere Familienmitglieder können jedoch nicht nur von Dickdarmkrebs sondern
auch von anderen Tumoren/Krebsformen betroffen sein.
Ein erhöhtes Risiko für eine erbliche
Dickdarmkrebserkrankung wird vermutet, wenn bestimmte Voraussetzungen erfüllt
sind. Diese werden als sogenannte „Amsterdam“- oder „Bethesda“-Kriterien
bezeichnet. Einige diese Merkmale sind nachfolgend aufgeführt:
1.
Dickdarmkrebs bei 3 oder mehr Verwandten mit mindestens
einem erstgradig Verwandten
2.
Dickdarmkrebs in zwei aufeinanderfolgenden
Generationen
3.
Mindestens 1 Familienmitglied mit Dickdarmkrebs
im Alter von weniger 50 Jahren
4.
Patienten mit Dickdarmkrebs oder
Gebärmutterkrebs (Endometriumkarzinom), diagnostiziert im Alter < 45 Jahren.
5.
Patienten
mit rechtsseitigem Dickdarmkrebs oder Dickdarmkrebs mit besonderen Merkmalen,
wie sie vom Pathologen beschrieben werden, diagnostiziert im Alter < 45
Jahren.
6.
Patienten
mit noch gutartigen Wucherungen der Dickdarmschleimhaut (Adenomen),
diagnostiziert im Alter < 40 Jahren.
Symptome:
Am wichtigsten ist die Vorsorgeuntersuchung
(siehe unten) ab dem 50. Lebensjahr. Neben Blutbeimengungen im Stuhl können
andere Symptome im Einzelfall erst relativ spät auftreten, wie beispielsweise
Schmerzen im Bauchraum oder und neu aufgetretene Veränderungen der Stuhlgewohnheiten,
z.B. Wechsel von Verstopfung und Durchfall, etc.
Stadieneinteilung:
Vor oder
nach einer möglichen Operation werden verschiedene Untersuchungen durchgeführt,
um die genaue Tumorausbreitung im Körper zu bestimmen. Hierzu gehören
eine Dickdarmspiegelung (Koloskopie), eine computertomographische (CT) Untersuchung
(eine besondere, exakte Form einer Röntgenuntersuchung) des Bauchraums, eine
normale Röntgenuntersuchung oder eine CT-Untersuchung des Brustkorbs; vorwiegend
bei Mastdarmkrebs erfolgt noch eine ebenso harmlose Ultraschalluntersuchung
des Enddarm (Endosonographie). Ferner werden Blutuntersuchungen mit Bestimmung
von Tumormarkern durchgeführt. Dies sind Eiweißstoffe, die bei bestimmten
Tumorerkrankungen im Blut vermehrt nachweisbar sind. Im Fall des Dickdarmkrebs
werden meist der CEA-Wert (CEA = carcinoembryonales Antigen) und der CA 19-9
Wert bestimmt. Weitere Untersuchungen werden je nach möglichen Beschwerden
angefertigt.
Nach Abschluß dieser Untersuchungen
oder – wenn eine Operation erfolgt – nach Durchführung der Operation wird das
sogenannte Tumorstadium festgelegt, um die weitere Behandlung oder die
Tumornachsorge zu planen. Üblicherweise wird die Stadieneinteilung der UICC
(Union International Contre Cancer) verwendet. Gelegentlich verwenden die Ärzte
auch noch die ältere Stadieneinteilung nach DUKES.
Stadium UICC I / Dukes A:
Der relative kleine Tumor hat nur
die Schleimhaut des Dickdarms befallen. Lymphknoten in der Umgebung sind frei
von Tumorzellen.
Stadium UICC II / Dukes B:
Der (meist größere) Tumor hat die
äußere Darmwand erreicht oder reicht bis in angrenzende Strukturen/Organe.
Lymphknoten in der Umgebung sind nicht von Tumorzellen befallen.
Stadium UICC III / Dukes C:
Es sind Lymphknoten in der Umgebung
des Tumors von Tumorzellen betroffen.
Stadium UICC IV / Dukes D:
Es werden Tochtergeschwülste
(Metastasen) in anderen Organen nachgewiesen.
Behandlung:
Operation:
Dickdarmkrebs wird, falls
möglich, zunächst operiert. Hierzu werden die von dem Tumor befallenen und
unmittelbar angrenzenden Darmabschnitte unter Mitnahme benachbarter Lymphknotenstationen
entfernt. Dieses Material wird später vom Pathologen unter dem Mikroskop eingehend
untersucht, um die exakte Tumorgröße und einen möglichen Lymphknotenbefall
zu bestimmen.
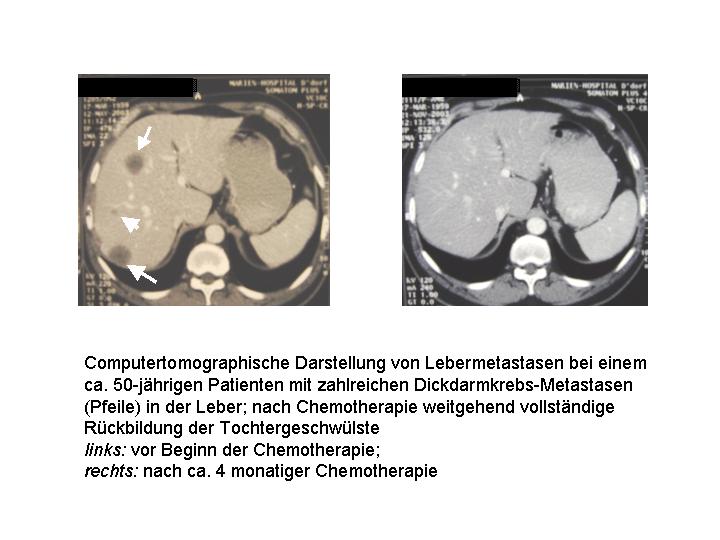
Werden bei der Diagnose von Dickdarmkrebs
einzelne, wenige Tochtergeschwülste beispielsweise in der Leber festgestellt,
werden diese bei der Dickdarmtumoroperation gleichzeitig, in einzelnen Fällen
anschließend, herausoperiert.
Bei Enddarm-/Mastdarmkrebs
(Rektumkarzinom), der sehr nahe am Schließmuskel des After/Anus gelegen ist und
nicht unter Erhaltung der Schließmuskelfunktion operiert werden kann, wird
zunächst eine kombinierte Strahlen- und Chemotherapie durchgeführt, um diesen
Tumor zu verkleinern. Häufig kann dieser Tumor später dann so operiert werden,
dass die Schließmuskelfunktion erhalten werden kann.
In manchen Fällen ist
es erforderlich, dass der Chirurg für eine begrenzte Zeitdauer von einigen
Wochen oder Monaten einen künstlichen Darmausgang anlegt, der dann später
wieder operativ zurückverlegt wird. Nur vergleichsweise selten ist ein
künstlicher Darmausgang (Stoma) dauerhaft notwendig. Aber auch mit einem
künstlichen Darmausgang kann man heute aufgrund der deutlich verbesserten
Hilfsmittel zur Pflege des Stomas ein weitgehend normales Leben führen. Die
Pflege bzw. der Umgang mit einem Stoma wird durch speziell ausgebildetes
Personal (Stomatherapeuten) trainiert.
Chemotherapie:
Im Stadium III oder Dukes C (siehe
oben), d.h. bei Tumorbefall von Lymphknoten in der Umgebung des Tumors wird
etwa 4 Wochen nach der Operation eine Sicherheitschemotherapie (= adjuvante
Chemotherapie) angeschlossen. Diese erstreckt sich über einen Zeitraum von
4-6 Monaten.
Eine Chemotherapie wird ebenfalls
bei Nachweis von Tochtergeschwülsten (Metastasen) durchgeführt. Hierzu stehen
verschiedene Medikamente zur Verfügung.
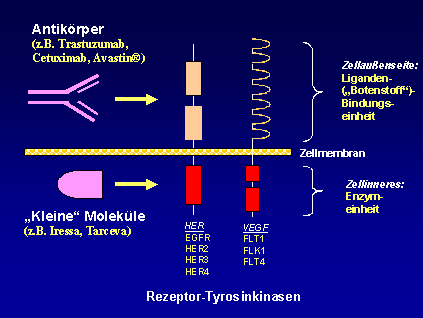
Neue Medikamente, die zum Teil noch
in der Entwicklung sind, richten sich gezielt (selektiv) gegen bestimmte
Eiweißstoffe an den Tumorzellen. Diese als Rezeptoren (beispielsweise der
EGF-Rezeptor, EGFR, oder VEGF-Rezeptor) bezeichneten Eiweißstoffe weisen eine
Enzymfunktion auf, die sich durch Medikamente gezielt hemmen lässt. Dies sind
Antikörper wie Cetuximab/Erbitux oder Bevacizumab (Avastin) oder aber
Medikamente (kleine Moleküle), die diese Enzyme im Zellinneren hemmen.
Sicherheitschemotherapie (=
adjuvante Chemotherapie) nach der Operation
Warum wird eine Sicherheits- (adjuvante)
Chemotherapie durchgeführt ?
Bei
einem Teil der Patienten sind zum Zeitpunkt der Operation einzelne Tumorzellen
mit dem Blut im Körper verstreut worden. Diese sind auch mit den modernen
Untersuchungsverfahren nicht erkennbar, können aber zu einem späteren Zeitpunkt
größere Tochtergeschwülste (Metastasen) bilden. Je kleiner der Dickdarmkrebs
ist, umso geringer ist meist auch das Risiko, dass solche Metastasen auftreten.
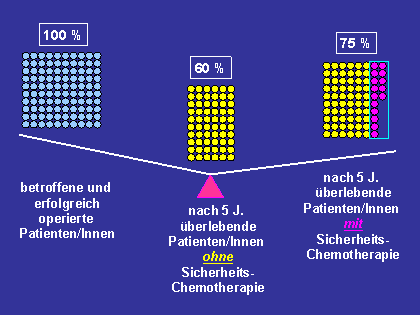
Sind Tumorabsiedlungen in Lymphknoten erkennbar, beträgt die Wahrscheinlichkeit,
dass innerhalb von 5 Jahren Tochtergeschwülste auftreten etwa 30-40%. Dieses
Risiko lässt sich durch eine Sicherheitschemotherapie um etwa ein Viertel bis
ein Drittel verringern (siehe Abbildung). Somit überleben von 100 erfolgreich operierten Patienten/Innen
mit einer Sicherheits- (adjuvanten) Chemotherapie nach 5 Jahren ca. 10-15
Patienten/Innen mehr als ohne eine adjuvante Chemotherapie.
Wie lange dauert die
Sicherheitschemotherapie (adjuvante Chemotherapie) und wie wird diese durchgeführt
?
Die
adjuvante Chemotherapie mit den Medikamenten 5-Fluorouracil und Leukovorin
(Folinsäure) und Oxaliplatin wird meist ambulant durchgeführt. Es gibt unterschiedliche
Arten, diese Medikamente zu verabreichen. In der Regel wird die individuell
organisatorisch am besten mögliche Form gewählt. Eine vor ca. 15-20 Jahren
entwickelte Behandlungsform, bei der die o.g. Medikamente über 5 aufeinanderfolgende
Tage alle 4 Wochen verabreicht werden (Mayo-Regime), wird aufgrund der häufigen
Nebenwirkungen heute nur noch selten angewendet. Am besten bewährt haben sich
neuerdings Therapien mit Infusionen über 48 Stunden, die insgesamt 12 mal
im Abstand von 2 Wochen angewendet werden.
Die
Gesamtdauer dieser Behandlung erstreckt sich über ca. 18 -24 Wochen. Danach
beginnt die Tumornachsorge.
Wird
im Stadium II auch eine Sicherheitschemotherapie durchgeführt ?
Wenn Lymphknoten nicht betroffen sind, d.h. ein Stadium II der Erkrankung vorliegt (siehe oben), wird eine Sicherheitschemotherapie üblicherweise nicht durchgeführt, da nicht endgültig gesichert ist, dass eine Sicherheitschemotherapie in dieser Situation die Prognose verbessert. Gleichwohl existieren einige Ergebnisse, die auf einen möglichen, wenngleich geringen Vorteil hindeuten. Dies gilt insbesondere dann, wenn Risikofaktoren vorliegen, z.B. sog. T4-Tumoren oder wenn ein Tumor während der Operation in der Bauchhöhle "zerbricht" (rupturiert) oder wenn weniger Lymphknoten entfernt wurden als normalerweise erwartet wird. Den Vorteilen der Behandlung sind vor allem im Stadium II (Dukes B) die möglichen Nachteile der Therapie gegenüber zu stellen. Eine recht gute Abschätzung des möglichen Überlebensvorteils durch eine Sicherheitschemotherapie bieten heute spezielle Computerprogramme.
Gibt
es modernere Behandlungsformen als Sicherheitschemotherapie ?
Außer
der oben beschriebenen Sicherheitschemotherapie mit Infusionen oder Spritzen
von 5-Fluorouracil und Folinsäure sowie Oxaliplatin und einer Tablettentherapie
mit Capecitabin gibt es momentan keine weitere Behandlungsform, für die langfristige
Vorteile gesichert sind und die international als eine etablierte Behandlungsform
angesehen wird.
Die Antiköper Cetuximab (Erbitux) und Bevacizumab (rh-hu-Anti-VEGF-Antikörper, Avastin) werden für die adjuvante Chemotherapie außerhalb klinischer Studien nicht verwendet, da ein Vorteil für eine solche Behandlung noch nicht nachgewiesen ist.
Mit
welchen Nebenwirkungen ist bei einer Sicherheitschemotherapie mit 5-Fluorouracil,
Folinsäure und Oxaliplatin zu rechnen ?
Die adjuvante Chemotherapie mit 5-Fluorouracil,Folinsäure und Oxaliplatin wird meist gut vertragen. Ein Haarausfall tritt üblicherweise nicht auf. Mögliche Nebenwirkungen sind Durchfälle, Mundschleimhautentzündungen und Fieber. Durch Oxaliplatin werden nicht selten Gefühlsstörungen an Fingern und Füßen hervorgerufen, wobei diese vor allem durch Kälte ausgelöst werden können. Meist bilden sich diese Nebenwirkungen wenige Tage nach der Chemotherapie zurück. Selten können diese Nervenstörungen jedoch länger bestehen bleiben, wobei sie sich auch dann meist im Laufe eines Jahres weitgehend oder vollständig zurückbilden. Selten treten (vorübergehende) Hautveränderungen an Hand- und Fußinnenflächen auf. Daneben gibt es – wie bei jedem Medikament - andere, sehr seltene Nebenwirkungen verschiedener Art. Wichtig ist es, bei Durchfällen und Fieber die behandelnden Ärzte unmittelbar aufzusuchen, damit eine rasche, wirksame Behandlung dieser Nebenwirkungen erfolgen kann.
Kombinierte
Chemo- und Strahlentherapie bei Enddarm-/Mastdarmkrebs (Rektumkarzinom)
Da ein Rektumkarzinom häufiger zu
örtlichen (lokalen) Tumorrückfällen führt, wird die Chemotherapie in der Regel
mit einer Strahlentherapie kombiniert. Hierdurch kann die Häufigkeit von Tumorrückfällen im Operationsgebiet
(im kleinen Becken) verringert werden. Grundsätzlich kann diese kombinierte
Behandlung (Chemo-/Strahlentherapie oder Strahlen-/Chemotherapie) vor oder nach
der Operation erfolgen.
Ist, wie zuvor beschrieben (siehe
„Operation“), der Enddarm-/Mastdarmkrebs (Rektumkarzinom) sehr nahe am
Schließmuskel des After/Anus gelegen ist und kann voraussichtlich nicht unter
Erhaltung der Schließmuskelfunktion operiert werden, wird zunächst eine
kombinierte Strahlen- und Chemotherapie durchgeführt, um diesen Tumor zu
verkleinern. Häufig kann der Tumor später dann so operiert werden, dass die
Schließmuskelfunktion erhalten werden kann.
Dieses Vorgehen wird als präoperative (neoadjuvante) Therapie bezeichnet. Die Behandlung erstreckt sich dabei über 5-6 Wochen; nach einer Erholungsphase von etwa 4 Wochen wird dann die Operation durchgeführt.
Wurde der Mastdarm-/Enddarmkrebs (Rektumkarzinom) bereits mittels Operation entfernt, erfolgt die Sicherheits-Chemo-/Strahlentherapie (adjuvante Chemo-/Strahlentherapie) im Anschluss hieran. Dabei erstreckt sich die Behandlung über einen Gesamtzeitraum von einigen Monaten.
Chemotherapie
bei Nachweis von Tochtergeschwülsten (Metastasen):
Werden im Rahmen der Erstdiagnose des Dickdarmkrebs oder zu einem späteren Zeitpunkt Tochtergeschwülste (Metastasen) entdeckt, wird meist eine medikamentöse Behandlung durchgeführt (= Chemotherapie). Hierzu stehen Behandlungen mit unterschiedlichen Medikamenten in Form von Infusionen, Spritzen und Tabletten zur Verfügung.

Meist
werden heute Kombinationen verschiedener Medikamente angewendet. Bei einzelnen
Patienten kann aber auch eine nacheinander folgende (sequenzielle) Therapie
mit jeweils einem Medikament sinnvoll sein. Dies richtet sich nach Allgemeinzustand,
Nebenerkrankungen, Organfunktionen und möglichen Nebenwirkungen der Behandlung.
Ist
die Chemotherapie nützlich ?
Ein Vorteil der Chemotherapie auf die Überlebensprognose ist eindeutig gesichert, auch wenn eine dauerhafte Heilung nicht erreicht werden kann.
Eine Verbesserung der Lebenserwartung durch die medikamentöse Behandlung wird bei der Mehrzahl der Patienten/Innen durch eine Tumorverkleinerung oder das Erreichen eines Wachstumsstops der Tochtergeschwülste erreicht. Bei einzelnen Patienten gelingt es, mit einer Chemotherapie die Tochtergeschwülste so zu verkleinern, dass nachfolgend eine zuvor nicht mögliche Operation erfolgen kann

Welche
Nebenwirkungen hat die Chemotherapie und wie wirkt sich diese auf die
Lebensqualität aus ?
Die medikamentöse Behandlung (Chemotherapie) kann verschiedene Nebenwirkungen und Beeinträchtigungen der Lebensqualität zur Folge haben. Dies hängt ab von den zu verabreichenden Medikamenten, dem Allgemeinzustand, Nebenerkrankungen und Organfunktionen. Um die Nebenwirkungen möglichst gering zu halten, richtet sich die Wahl der Medikamente oder Medikamenten-kombinationen nach diesen Bedingungen.
Mögliche Nebenwirkungen sind vorübergehende Durchfälle, Mundschleimhautveränderungen und Veränderungen des Blutbilds mit Verringerung der weißen (Leukozyten) und roten (Erythrozyten) Blutkörperchen, seltener der Blutplättchen (Thrombozyten). Damit einhergehend können Infekte und Fieber auftreten. Wichtig ist, dass solche Nebenwirkungen erkannt und im Bedarfsfall rasch behandelt werden. Hierzu ist der Onkologe, der die Behandlung durchführt, speziell geschult.
Neben
den o.g. Nebenwirkungen können besondere Nebenwirkungen der einzelnen
Medikamente vorkommen. Hierbei kann es sich beispielsweise um eine
Kälteempfindlichkeit von Fingern/Füßen oder Hautveränderungen an
Hand-/Fußinnenflächen handeln. Meist entstehen solche Nebenwirkungen langsam
und bilden sich nach Absetzen der auslösenden Medikamente langsam zurück.
Übelkeit
tritt heute mit modernen Begleitmedikamenten nur noch selten und dann meist
gering ausgeprägt auf. Ein (vorübergehender) kosmetisch wirksamer Haarausfall
ist mit verschiedenen, bei Dickdarmkrebs verwendeten Medikamenten-kombinationen
heute eher die Ausnahme.
Abhängig
vom Allgemeinbefinden und den vorliegenden Beschwerden durch die Tumorerkrankung
bei Beginn der Chemotherapie kann sich eine Beeinträchtigung der Lebensqualität
durch die o.g. Nebenwirkungen ergeben. Mehrheitlich findet sich aber – zumindest
für bestimmte Medikamentenkombinationen – eine gleichbleibende oder verbesserte
Lebensqualität.

Grün
= Verbesserung durch Chemotherapie
Gelb
= kein Unterschied gegenüber Beobachtung/Behandlung
ohne
Chemotherapie
Rot
= gehäuft während der Chemotherapie
Wie
wird die Chemotherapie verabreicht ?
Abhängig
von der jeweiligen Behandlungssituation wird ein individueller Behandlungsplan
erstellt, der es ermöglichen soll, die persönlichen Interessen und
Anforderungen an die Lebensqualität und Lebensumstände bestmöglich zu
berücksichtigen. In Betracht kommen unter anderem Behandlungen in Form von
Infusionen, die einmal wöchentlich an einem Tag oder alle 2 Wochen – meist
ambulant – durchgeführt werden; ferner Behandlungen in Infusions- oder
Spritzenform alle 3-4 Wochen oder aber in Tablettenform ( 2 Wochen
Tabletteneinnahme mit 1 Woche Pause).
Wie
lange wird die Chemotherapie durchgeführt ?
Die medikamentöse Tumorbehandlung bei Dickdarmkrebs wird grundsätzlich dauerhaft fortgesetzt, so lange die Behandlung eine Wirksamkeit zeigt. Bei Nachweis einer Therapiewirksamkeit durch Rückbildung oder Wachstumsstop von Metastasen können Therapiepausen / Urlaube eingeplant werden. Im Falle einer Unwirksamkeit wird die Behandlung durch Auswahl und Gabe anderer Medikamente geändert. Dasselbe gilt, wenn bestimmte Medikamente nicht gut verträglich sind.
Ist
eine Chemotherapie bei älteren Patienten/Innen zumutbar und sinnvoll ?
Mehrere
Untersuchungen haben gezeigt, dass ältere Patienten/Innen (älter als 70 Jahre)
auf eine Chemotherapie ebenso gut und mit vergleichbarer Prognose ansprechen
wie jüngere Patienten. Auch die Verträglichkeit ist meist vergleichbar. Zu
beachten sind Begleiterkrankungen, die ein erfahrener Onkologe bei der Wahl und
der Verabreichungsform der Medikamente jedoch berücksichtigt. Grundsätzlich
gilt somit, dass ältere Patienten/Innen ebenso von einer Chemotherapie
profitieren wie jüngere Patienten und folglich – sofern möglich - auch ebenso
behandelt werden sollten.
Nachsorge:
Nach abgeschlossener
Behandlung (Operation plus Chemotherapie oder Chemo-Strahlentherapie) beginnt
die sogenannte Tumornachsorge. Deren Ziel ist es, einen eventuellen Rückfall
möglichst frühzeitig zu erkennen, denn auch in der Rückfallsituation kann
durch ein frühzeitiges Eingreifen eine Heilungschance bestehen. Die Häufigkeit
der Nachsorgeuntersuchungen und die dabei jeweils erforderlichen Untersuchungsverfahren
sind international und national ein wenig unterschiedlich, unterscheiden sich
insgesamt jedoch nur geringfügig.
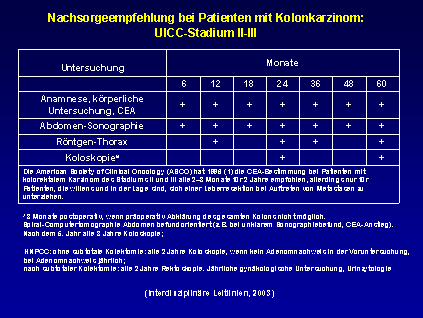
Nachfolgend
ist ein in Deutschland übliches Nachsorgeprogramm aufgeführt. Wichtig ist, dass
die betroffenen Patienten/Innen selbst hinreichend über diesen Nachsorgeplan
informiert sind und zeitgerechte Termine für die notwendigen
Nachsorgeuntersuchungen vereinbaren. Während der ersten 2 Jahre werden
Untersuchungen zunächst alle 6 Monate, später meist in längeren Zeitintervallen
durchgeführt.
VORSORGE-Untersuchung:
Der
Dickdarm ist ein gut untersuchbares Organ und bietet sich ideal für Vorsorgeuntersuchungen
an. Ab dem 50. Lebensjahr werden jährliche Vorsorgeuntersuchungen empfohlen.
Hierzu gehören die körperliche Untersuchung und ein Test auf verborgenes Blut
im Stuhl. Darüber hinaus werden Dickdarmspiegelungen in größeren Zeitabschnitten
empfohlen. In Deutschland wird eine Dickdarmspiegelung (Koloskopie) beginnend
ab dem 55. Lebensjahr alle 10 Jahre empfohlen.
Diese Empfehlungen betreffen Menschen ohne erhöhtes Risiko,
einen Dickdarmkrebs zu entwickeln. Für Menschen mit erhöhtem Risiko (siehe
oben) gelten engmaschigere und intensivere Untersuchungsintervalle, die im
Einzelnen an dieser Stelle nicht aufgeführt werden können.